Com o desenvolvimento tecnológico e científico direcionado para a colocação de implantes dentais, uma grande diversidade de marcas comerciais surgiu no Brasil e no mundo nos últimos 10 anos. A superfície dos implantes, o formato dos componentes e implantes e a geometria da interface abutment/implante, foram modificados e continuam em constante evolução graças às pesquisas científicas realizadas no sentido de alcançar excelência. O termo “placa” tem sido usado para referir-se ao biofilme de toda a cavidade oral. As bactérias da placa dental são o principal agente etiológico da cárie, gengivite, periodontite, peri-implantite e estomatites e tem sido descrito por muitos autores como uma das principais causas de falha dos implantes dentais.
O biofilme pode se formar em muitas superfícies como nos canos de água, tecidos vivos, superfícies dentais, dispositivos médicos inseridos dentro do organismo humano e nos implantes. O biofilme na cavidade oral consiste em comunidades do complexo microbiano, incorporado em uma matriz de polímeros, primariamente de origem bacteriana e salivar. A saliva contém, além de bactérias, glicoproteínas e proteínas e essas duas últimas são as responsáveis pela adesão na superfície dental, dos implantes, etc. De 0 a 4 horas da formação da película, as bactérias começam a colonização na superfície, sua maturação depende do tempo que fica retida nessa superfície e essa placa madura supragengival causa a gengivite. Acrescentando os microorganismos da placa subgengival causa a periodontite.
Os streptococos são os primeiros a colonizar a superfície dos implantes e os anaeróbicos já estão presentes em 48 horas. Os microorganismos patogênicos produzem endotoxinas que promovem resposta inflamatória resultando em perda de suporte ósseo e de tecidos.
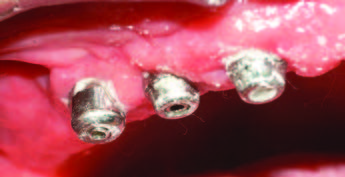
Acúmulo de placa supragengival na superfície de cilindros metálicos para proteção de mini pilares cônicos. No detalhe, cilindro de proteção de politetrafluoretileno (teflon)
Estudo recente testando a superfície de cicatrizadores em três tipos de superfícies: rugosa, atacada com ácido e lisa, concluíram que nas três superfícies, a adesão de placa supragengival foi mais alta que a placa subgengival e quanto mais alta a rugosidade maior o acúmulo de placa supragengival.
As pesquisas mais recentes mostram que é muito importante desenvolver superfícies de implantes que possam reduzir o número de micro-organismos que aderem inicialmente, determinando assim uma colonização e formação de placa mais vagarosa.
Estudos em laboratório mostram que a lisura necessária para reduzir a colonização de placa e sua maturação após o período de 24 horas no ambiente oral deve ser entre 0.088 μm e 1.027 μm. Os efeitos da superfície do titânio em relação à molhabilidade (capacidade de segurar a água /energia livre – SFE), rugosidade e tipo de esterilização do implante em relação à colonização bacteriana, evidenciou que superfícies rugosas e com baixa molhabilidade (superfícies hidrofóbicas) tiveram maior colonização bacteriana.
Essa superfície livre de energia é quem determina se há ou não a possibilidade de molhamento da superfície do implante. Os métodos de esterilização do titânio com óxido de etileno, raios de elétrons e com radiação, aderem menos placa do que a esterilização a seco, pois torna a superfície hidrofóbica. As superfícies modificadas com nitrito de titânio ou nitrito de zircônio mostraram menos adesão e formação de placa do que as superfícies de titânio polidas.

Dra. Girlene E. P. Villa:
Dental Family, Ribeirão Preto-SP
Os vários formatos/características dos implantes proporcionam áreas que abrigam as bactérias. O acúmulo de placa nesses locais, vistos por meio de microscópio eletrônico de varredura (MEV), pode contribuir na perda dos implantes num período médio de quatro anos. Visando esconder a transição dos intermediários com a coroa protética, principalmente em áreas estéticas, invade-se o sulco Peri-implantar com materiais de diferentes porosidades e texturas, além dos “gaps” (fendas microscópicas entre implantes e componentes) que podem ocorrer. Todas essas superfícies contribuem para o acúmulo e desenvolvimento da placa e consequente processo inflamatório.
A formação do biofilme na interface implante/abutment tem uma orientação perpendicular ao longo do eixo do implante. Isso mostra que a micro fenda no nível ósseo pode representar um risco de perda óssea pela colonização bacteriana, principalmente por cocos e filamentos, evoluindo para uma Peri-implantite.
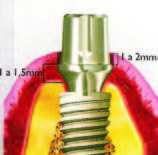
Implante com conexão protética cônica
Materiais puros, como o ouro, titânio, cobalto, o vanádio, o alumínio, cromo e o aço, inibem o efeito bacteriano respectivamente na ordem citada, mas as pesquisas ainda são controversas em relação ao efeito bacteriostático do titânio
Drogas antibióticas têm sido testa-das nas superfícies dos implantes e tem se mostrado efetivas in vitro, inibindo a colonização bacteriana nas superfícies.
O potencial de risco da invasão bacteriana para a parte interna do implante difere de acordo com o tipo de conexão entre o abutment e o implante. Implantes do tipo cone Morse, conectados com abutments standarts passivamente adaptados, mostram menor quantidade de formação de colônias bacterianas quando comparados com esse mesmo implante/componente com 0,5 mm de desadaptação (gap) e com implantes de conexão interna de três canais.
Conclusão:
Essa breve revisão da literatura deixa claro que o acúmulo de biofilme pode levar à perda do implante e ou a complicações oriundas dele. O acompanhamento dos tecidos peri-implantares deve ser realizado de forma periódica. A indicação de antissépticos, escovas dentais e interdentais e o uso do fio dental precisa ser orientada.
Referências Bibliográficas:
1) Subramani, K. et al. Biofilm on Dental Implants. A Review of the Literature. Quintessence publishing Co, Inc. v.24,n.4, p.616-626,2009.
2) Elter C., et al. Supra-and Subgingival Biofilm Formation on Implant Abutment with different surface characteristics. Int J Oral Maxillofac Implants v.23, 327-334, 2008
3) Baldi D. et al. Plaque Accumulation on Exposed Titanium Surfaces and peri implants Tissue Behavior. A Preliminary 1 Year Clinical Study. Int Jo Prosthodont v.22, p.447-455, 2009.
4) O´Mahony.A, MacNeil SR., CobbCM. Design features that may influence bacterial plaque retention. A retrospective analysis of failed implants. Quintessence Int.v.31,p.249-256, 2000.
5) www.perionews.com.br/artigo_1.asp , 2010.
6) Tesmer, M. et al. Bacterial colonization of Dental Implant Fixture-Abutment Interface: An in Vitro Study . Jounal of periodontology. V.80, n.12, p.1991-1997,2009.

Leave a Comment